
Pollenallergie (Heuschnupfen)
Einführung
Frühlingszeit – Pollenzeit. Die folgenden Erklärungen sollen Ursachen, Diagnose und Therapiemöglichkeiten der Pollenallergie erläutern. Melden Sie sich rechtzeitig, falls sie eine Therapie benötigen!
Häufigkeit
In den letzten 70 Jahren ist die Häufigkeit der Pollenallergie von 1% auf 12% angestiegen. Bei Kindern kommt die Pollenallergie noch häufiger vor. Ca. 15% der Kinder zwischen 6 und 15 Jahren haben eine Pollenallergie. Es werden unterschiedliche Gründe für die Zunahme der Pollenallergie angeführt. Möglicherweise liegt es an der zunehmenden Verstädterung, der Haltung von Haustieren sowie verbesserter Isolation. So beobachtet man eine Häufung von allergischen Erkrankungen in städtischen Gebieten. Auch eine zunehmende Luftverschmutzung geht mit einer Häufung von allergisch bedingten Symptome der Luftwege einher. Ein Gleiches gilt für Gebiete mit hohen Ozonwerten. Ozon schädigt die Schleimhäute und erleichtert so das Eindringen von allergieauslösenden Substanzen. Stress wird auch eine allergiefördernde Wirkung zugeschrieben.
Welche Pollen verursachen Allergien?
Für Pollenallergien sind die sog. windbestäubten (anemophilen) und nicht die insektenbestäubten (entomophilen) Pollen von Bedeutung. Nicht farbenprächtige Pflanzen wie Rosen, Löwenzahn oder Apfelbäume, sondern die Blüten von Birken, Eschen, Gräsern oder Beifuss sind für den Grossteil der Pollenallergien verantwortlich. Es ist nachvollziehbar, dass diese Pflanzen sehr empfindlich auf die Witterung reagieren. Bei Kälte oder Regen können die Pollen dieser windbestäubten Pflanzen nur schlecht transportiert werden. Einerseits erklärt dass die Wetterabhängigkeit von Pollenallergien, andererseits können Veränderungen der Pollenkonzentration über die Jahre auch als Gradmesser für Klimaveränderungen verwendet werden.
Die wichtigsten allergieauslösenden Pollen in der Schweiz
Die Pollensaison ist regional verschieden aufgrund von klimatischen Unterschieden. Im Mittelmeerraum beginnt die Pollensaison ca. einen Monat früher als in Nordeuropa. In den Bergen hingegen beginnt die Pollensaison meist zwei bis drei Wochen später.
Die wichtigsten Pollenallergene sind Birke, Esche, Gräser, Beifuss. Innerhalb der Buchengewächse (Birke, Erle, Hasel, Buche, Eiche und Kastanie) besteht eine hohe Kreuzreaktivität. D.h. ein Patient, der auf Birke allergisch ist, wird möglicherweise auch allergisch gegen die Blüten der Buche oder der Eiche reagieren. Regional können auch Glaskraut, Zypressen oder Ambrosiapollen von Bedeutung sein. Erstere beide gedeihen v.a. im Mittelmeeraum, können aber beispielsweise auch im Tessin vorkommen. Durch die Klimaerwärmung ist mit einer Ausdehnung der Arten zu rechnen.
Wie wird die Konzentration von Pollen in der Luft gemessen?
Seit 1993 wird in der Schweiz die Pollenkonzentraiton mit 14 Pollenmessstationen gemessen. Zur Messung der Pollenkonzentration wird eine Burkhard-Pollenfalle verwendet. Eine Windfahne an der Oberseite der Burkhard-Falle garantiert ein Ansaugen der Luft aus der jeweils herrschenden Windrichtung. Das Ansaugvolumen entspricht etwa dem menschlichen Atemminutenvolumen von 10 Litern pro Minute. Die Pollen werden auf einem mit Haftmittel beschichteten Plastikstreifen abgeschieden, der um eine sich drehende Trommel gewickelt ist. Dieser Streifen wird von den
Mitarbeitern in den Pollenmessstationen aufgearbeitet und unter dem Mikroskop ausgewertet.
Zeichen einer Pollenallergie
Das Erkennen einer Pollenallergie ist relativ einfach. Sie äussert sich sich als saisonal auftretende, entzündliche Schleimhautreaktion an Augen, Atemwegen und Rachen. Meistens besteht eine beidseitige Bindehautentzündung der Augen und eine juckende, triefende Nase. Das Ausmass der Beschwerden hängt von der Pollen-Konzentration in der Luft ab. Als Schwellenwert für das Auslösen von allergischen Beschwerden werden je nach Pollenart 10–50 Pollen/m3 angenommen. Neben den Atemwegen können bei der Pollenallergie auch andere Organe wie die Haut (Ekzeme) oder der Magen-Darmtrakt betroffen sein.
Komplikationen
Über die Hälfte der Patienten und Patientinnen mit einer Pollenallergie entwickelt bei einer über drei Wochen andauernden Pollenblüte oder auch nach Jahren eine zeitlich begrenzte Überreizung der Luftwege (bronchiale Hyperreagibiltät). Diese zeigt sich aber oft erst bei körperlicher Belastung wie beim «auf den- Bus-Rennen», beim Joggen oder bei Temperaturwechsel und kann sich durch einen trockenen Husten oder leichte asthmatische Beschwerden mit keuchender Atmung äussern. Ein Drittel der Patienten entwickelt ein saisonales Asthma. Ohne Therapie kann sich der entzündliche Prozess in den Luftwegen ausweiten und evtl. auch in ein chronisches Asthma übergehen.
Nahrungsmittelallergien
Eine spezielle Form der Nahrungsmittelallergie, welche als orales Allergiesyndrom bezeichnet wird, tritt bei etwa der Hälfte der Patientinnen und Patienten auf. Die Betroffenen verspüren beim Essen nach kurzer Zeit ein Jucken an den Lippen, Wangen, Gaumen oder im Rachen. Diese Beschwerden können mit einer Schleimhautschwellung vergesellschaftet sein. Es handelt sich Kreuzreaktionen mit Nahrungsmittelallergene von frischem, rohem Stein- / Kernobst oder von Nüssen.
Beispiele von Nahrungsmitteln, welche bei Patientinnen und Patienten mit Birkenpollenallergie Reaktionen auslösen können:
Haselnuss, Soja, Apfel, Kirsche, Aprikose, Birne, Karotte, Ananas, Sellerie. Erdnuss, Karotte. Sojabohne, Banane, Tomate
Ausweitung der Allergie
Bei ausbleibender Therapie einer Pollenallergie kann es über die Jahre zu einer Ausweitung einer Pollenallergie kommen. Das heisst es kann zu einer Sensibilisierung auf andere Umweltallergene kommen (z.B. auf Haustiere, Latex, Milben).
Wie wird die Diagnose einer Pollenallergie gestellt?
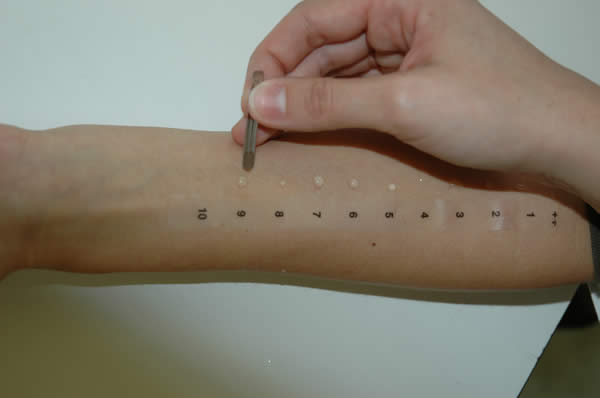 Bei der Befragung geht es um Beginn, Verlauf und Intensität der Symptome, die Frage wann und in welcher Umgebung die Krankheitszeichen auftreten, welche Therapieversuche bis anhin unternommen wurden, Begleitallergien, Allergien in der Familie, etc. Zur weitere Abklärung bei Verdacht auf Pollenallergie gibt es einerseits einen Hauttest, den sog. Prick-Test. Bei diesem werden Tropfen mit allergieauslösenden Substanzen auf die Haut aufgetragen und dann durch die Flüssigkeit hindurch die Haut angestochen. Bei Allergie bildet sich an der entsprechenden Stelle eine Quaddel, d.h. eine lokale Schwellung der Haut. Auch mittels einer Untersuchung des Blutes können Allergien gesucht werden. Beim RAST-Test können einzelne Antikörper (Eiweisse, welche gegen bestimmte auslösende Allergene, also beispielsweise Birke, gerichtet sind) nachgewiesen werden. Die Blutuntersuchung dient eher der Identifikation von einzelnen Allergien. Als Suchtest ist die Blutuntersuchung auch deshalb ungeeignet, weil sie viel teurer als der Prick-Test ist.
Bei der Befragung geht es um Beginn, Verlauf und Intensität der Symptome, die Frage wann und in welcher Umgebung die Krankheitszeichen auftreten, welche Therapieversuche bis anhin unternommen wurden, Begleitallergien, Allergien in der Familie, etc. Zur weitere Abklärung bei Verdacht auf Pollenallergie gibt es einerseits einen Hauttest, den sog. Prick-Test. Bei diesem werden Tropfen mit allergieauslösenden Substanzen auf die Haut aufgetragen und dann durch die Flüssigkeit hindurch die Haut angestochen. Bei Allergie bildet sich an der entsprechenden Stelle eine Quaddel, d.h. eine lokale Schwellung der Haut. Auch mittels einer Untersuchung des Blutes können Allergien gesucht werden. Beim RAST-Test können einzelne Antikörper (Eiweisse, welche gegen bestimmte auslösende Allergene, also beispielsweise Birke, gerichtet sind) nachgewiesen werden. Die Blutuntersuchung dient eher der Identifikation von einzelnen Allergien. Als Suchtest ist die Blutuntersuchung auch deshalb ungeeignet, weil sie viel teurer als der Prick-Test ist.
Therapie
Am besten wäre es, den allergieauslösenden Stoff zu meiden. Dies ist bei einer Pollenallergie schwierig. Zwar gibt es einige Verhaltensregeln, welche Patientinnen und Patienten mit Pollenallergie nach Möglichkeit beachten sollten. Auf der anderen Seite gibt es zwei Möglichkeiten der Therapie. Zum einen die symptomatische, also gegen die Beschwerden gerichtete, Therapie, zum anderen eine spezifische Immuntherapie, d.h. auf die Ursache der Erkrankung zielende Therapie. Bei der symptomatischen Therapie ist entscheidend, dass die antiallergischen Medikamente bei Auftreten der ersten Beschwerden und dann konsequent und regelmässig bis zum Ende einer Blühphase eingenommen werden. Wenn dies nicht befolgt wird, brechen Symptome durch, und die Medikamente werden als nicht wirksam beurteilt und abgesetzt.
Symptomatische Therapie
Antihistaminika
Das im Rahmen einer allergischen Reaktion von den sog. Mastzellen ausgeschüttete Histamin ist für einen Grossteil der allergischen Symptome verantwortlich. Anthistaminika blockieren die Histamin-Rezeptoren im Körper und verhindern so, dass Histamin durch Besetzen dieser Rezeptoren allergische Symptome verursachen kann. Die Haupt-Nebenwirkung der ersten Antihistaminika, die Müdigkeit, ist bei den moderneren Medikamenten kaum mehr spürbar. Antihistaminika können auch in Kombination mit anderen antiallergischen Medikamenten eingenommen werden.
Kortisonsprays für die Nase
Kortisonsprays wirken entzündungshemmend auf die durch den allergischen Prozess ausgelöste entzündlich veränderte Nasenschleimhaut. Besonders wirksam sind sie Nasenatmungsbehinderung. Kortisonsprays können vor Beginn einer Blühperiode wirksam eingesetzt und sollten über die ganze Dauer der Blühsaison angewendet werden Auch bei allergisch bedingter Bindehautentzündung verschaffen Kortisonsprays Linderung. Ebenso kann die Anwendung eines Kortisonsprays bei Hinweisen für saisonales Begleitasthma zu einer Abnahme der Atembeschwerden führen.
Mastzellstabilisatoren
Wie bereits erwähnt schütten die Mastzellen das für eine allergische Reaktion wichtige Histamin aus. Die Wirkungsweise der Mastzellstabilisatoren, der Cromone, ist nicht vollständig geklärt. Cromone wie die Cromoglicinsäure werden lokal angewandt. Sie wirken vorbeugend und müssen deshalb vor einem Allergenkontakt angewendet werden. Während der gesamten Pollensaison muss das Medikament regelmässig vier- bis sechsmal täglich auf Augen- und Nasenschleimhaut gebracht werden. Diese Medikamentengruppe wird deshalb heute eher selten benutzt.
Leukotrienantagonisten
Leukotriene sind körpereigene Substanzen, welche bei Allergien eine Rolle spielen. Die Leukotrienantagonisten blockieren diese Substanzen und mindern so die allergischen Symptome. Leukotrienantagonisten wurden eigentlich als Asthmamedikamente entwickelt, und gewannen mit der Zeit auch bei der Behandlung der allergisch bedingten Nasenschleimhaut- und Bindehautentzündung an Bedeutung. Sie werden meist in Kombination mit Antihistaminika oder mit Kortisonsprays eingesetzt.
Spezifische Immuntherapie
Bei der spezifischen Immuntherapie wird der Körper langsam an den allergieauslösenden Stoff gewöhnt. Nach Bestimmung des allergieauslösenden Stoffs durch Prick- / Bluttests wird die Substanz in aufsteigender Dosierung unter die Haut injiziert, so dass eine Gewöhnung des Immunsystems erfolgt. Die Therapie zieht sich üblicherweise über drei Jahre hin. Die Erfolgsrate liegt bei ca. 80%.
Weitere Informationen mit einer aktuellen Pollenkarte finden Sie unter www.pollenundallergie.ch
Dieser Artikel basiert auf einem Originalartikel im Medical Forum, “Pollenallergie: Klinische Aspekte, Teil 1” und “Pollenallergie, Diagnostik und Therapie, Teil 2” vom August 2008. Der Artikel wurde für Laien umgeschrieben, gekürzt und durch zusätzliche Erklärungen und Bilder ergänzt.
MedizinZentrum Dietikon
Zürcherstrasse 48
8953 Dietikon
Telefon 044 744 40 00


